半月板の大きな役割はショックの吸収です。
人間が活動する限り、荷重関節である膝には体重の数倍の力がかかります。この数倍の力(軸圧)を横方向に分散させる仕組みが半月板にはあるのです。
半月板には内側半月板と外側半月板がありますが、ここでは、内側半月板の特に”ルート: root”と呼ばれる半月板が脛骨に強く結合している部分の断裂について説明します。
参考とした論文は以下の文献です。 2021年までの総まとめのような論文ですので、これまでわかっていること、まだ分かっていない事を含めて解説していきます。
2021-AJSM-Chang-MMPRR-Review半月板後根断裂の定義
半月板後根断裂は半月板が後方で脛骨に結合している部分の断裂のことで、これには剥離骨折(半月板に引っ張られて骨ごと引き抜かれるもの)も含まれています。
さらに、この後方付着部から1㎝未満に断裂があることが条件となっています。
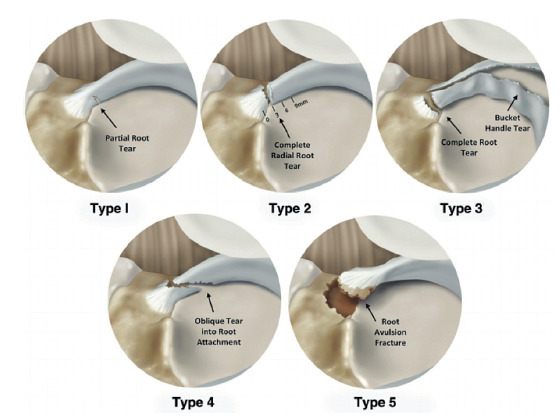
さらに、この断裂は2つのカテゴリーに分類することが出来ます。
- 外傷性の断裂:比較的若い人に起こることが多い
- 変性による断裂:低エネルギーの怪我で中高年以上でおこる
内側半月板後根断裂の診断
内側半月板後根断裂は特にはっきりとしたイベント(交通事故やスポーツでの怪我)を介すことなく起こる変性断裂であることから、慣れていないと見逃す可能性が高く、その診断には”コツ”が必要です。
診断その1:疑う
診断することが難しい断裂であるため、まずは”後根断裂ではないか?”と疑うことが非常に大事です。
当たり前のことを言っているようですが、このことが出来ずに見逃してしまうケースをたくさん見てきています。
疑いを持ったらすかさず聞いてください。
膝が突然、とても痛かったことはないですか?
ここ2,3か月の間で自分の膝に起こったことを本気で思い出してみてください。
先生、昨日の昼ごはんも思い出せませんよ。そんなこと、いきなり言われても。。
それはそうですね。それでは質問を変えましょう。
家の近くに小さな段差や簡単に飛び越えることが出来る用水路はないですか?
用水路はありますけど、それとどんな関係があるんですか?
その用水路を飛び越えようとして痛みが出たことはないですか?それも強烈な。
あ、そういえば。
用水路じゃないんだけど、旅行からの帰りに新幹線から降りようとしたとき。
あの小さな段差を超えようとしたときに、膝の裏がすごく痛かったのを思い出しました。
それはいつ頃の話ですか?
孫の誕生日だから、今からちょうど1か月前ですね。
人間の記憶は、何かと連動させると掘り起こせることがあるらしいです。そのため、単純な質問より、頭の中で状況が分かるような質問をするといいと思います。
これが分かれば90%の診断は終わりです。
それは、この内側半月板後根断裂という怪我は、Painful poppingと呼ばれる特有の症状を呈することが分かっているからです。
Painful poppingが陽性であれば内側半月板後根断裂としての診断感度は約90%と言われています。
画像診断
内側半月板後根断裂はMRIを撮るとよくわかります。しかし、これも疑ったうえでの見解です。
あらかじめ、後根断裂があると予測していればMRIで見逃すということはほとんどないと思います。
あえて、”ほとんどない”と書いたのは部分断裂やoblique tear(Type 4)の診断は時として難しいことがあるからです。
これまで報告されているMRI診断は4つあります。いずれもT2-weight画像で判断します。
- Radial tear sign: 冠状断でみえる横断裂
- Truncation sign:水平断でみられる後根部分の白い線
- Ghost sign:矢状断を進めていくと黒い半月板が追えなくなり、急に白くなります。
- Giraffe neck sign:後根断裂があると後方の半月板の形が冠状断でキリンの首の様に見える
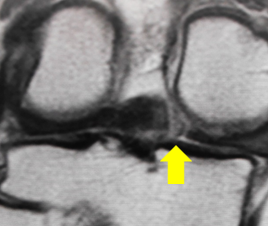
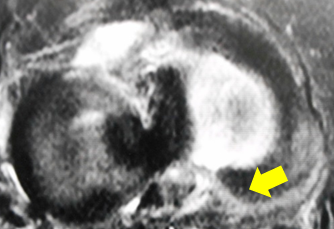
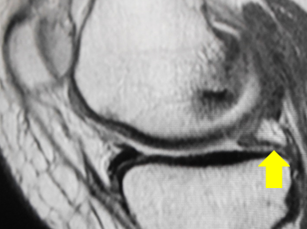

これらすべてを総合的に見ながら診断します。単発のサインだけではなく、複数のサインを見つけることを意識するといいと思います。
3つのサイン(Radial tear, Ghost, Truncation)を組み合わせた感度・特異度・陽性的中立・陰性的中率は以下の通りです。
- 感度:93.3%
- 特異度:100%
- 陽性的中率:100%
- 陰性的中率:93.8%
内側半月板後根断裂が関節に及ぼす悪害
いくつかのバイオメカの研究があります。
これらの研究で共通して言えることは、内側半月板後根断裂が起こると大腿骨と脛骨の間で起こる接触圧が増大するということです。
では、この断裂が及ぼす悪害について見ていきます。
25%の接触圧上昇
そんなに大きくない?と思うかもしれませんが、この25%は膝にとっては非常に大きな数値なのです。
人が活動し続ける限り、膝には活動の強度の差はあるものの体重の2~4倍の荷重がかかります。
それが、内側半月板後根断裂が起こると2.5倍~6倍に変化するのです。
内側半月板後根断裂が起こると、通常は考えられないくらいの大きな変化を生み出す結果となります。
これは、内側の半月板を全て取ってしまった状態に匹敵するというのですから驚きです。
高い人工関節置換率
内側半月板後根断裂が起こると、年齢や性別にもよりますが多くの人は骨の捻挫を繰り返し、骨壊死を起こします。
骨壊死とは軟骨が局所的にはげ落ちてまるで虫歯のように大きな穴を形成する病態です。
ほんの数年前まではこの骨壊死の原因ははっきりせず、特発性骨壊死という名前で呼ばれていました。
医学の進歩に伴い、この骨壊死の多くは内側半月板後根断裂によって引き起こされることが分かりました。
内側半月板後根断裂をおこすと、30%の人が30カ月で人工関節になるという恐ろしいデータがあります。
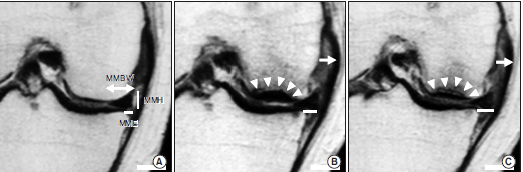
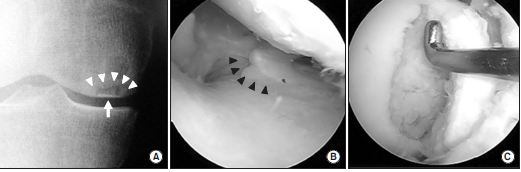
内側半月板後根断裂を起こす患者さんの特徴
簡単に言うと、中年以上の女性です。
この論文では994人の患者さんのうち、827人(83%)は女性だったと記されています。
外来をいていても、感覚的に女性が多い印象です。
この論文の発症時平均年齢は57.1歳です。
内側半月板後根断裂の治療
内側半月板後根断裂の治療には大きく2つの治療法があります。
手術か保存療法です。それぞれについて見ていきます。
保存療法
内側半月板後根断裂を起こす人の多くは中年以上の女性です。
年齢に伴い、筋力が衰えるのは男女ともに同じですが、骨粗鬆症は女性の方がなりやすいことが分かっています。
筋力が弱った状態では、大腿骨を上方に引っ張り上げる力も落ちてきます。
内側半月板後根断裂によってクッション性を失ったやわらかい骨がむき出しになります。
これに幾度となく打ち込まれる衝撃はたやすく骨を壊していきます。
そのため、保存療法の基本は痛みを和らげ、筋力を向上させることです。骨粗鬆症があればその治療も同時に行います。
筋力トレーニングは自宅でも可能です。筋力を強化した後には適切なストレッチも有効です。
骨が壊れないように、やれることはすべてやるくらいの気概が必要です。
手術療法
手術の方法は関節鏡で行うものと骨切り術といって骨のアライメントを変えるやり方の2種類があります。
どちらがいいのかについては、賛否両論あると思いますが、個人的にはまずは、侵襲の少ない関節鏡手術を考え、関節鏡手術の適応から外れた人は骨切り術を行うのがいいと思っています。
関節鏡手術
関節鏡手術には2つの方法があります。
- Transtibial pullout repair
- Suture anchor repair
Transtibial pullout repairとは断裂した半月板に糸をかけ、脛骨の前方から掘ったトンネルに引き抜き、トンネルの出口で糸を縛るという手術方法です。
この手術を行うことで、術前に25%も増加した接触圧が正常に戻るということが研究の結果はっきりしています。
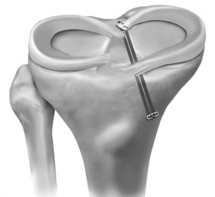
一方、Suture anchor repairとは、内側半月板後根の付着部にアンカーを打ち込んで、アンカーから出る糸で半月板を縫合し、その場にとどめておく手術方法です。
どちらが優れているかについては結論はでていませんが、世界的に良く使われるのはTranstibial pullout repairです。
その理由は、簡単で合併症が少ないからです。
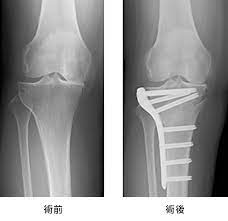
骨切り術(高位脛骨骨切り術)
本来は変形性膝関節症に対して使用される手術方法です。
内側にかかる圧を取り除くために、骨のアライメント自体を変えてあげる手術です。
内側半月板後根断裂術後のリハビリ
世界を通じて手術後はknee braceなど、膝を伸展位で保てるような装具を2-3週間使用しています。
その後のリハビリの進め方には若干のばらつきがあります。
術後は6週間、手術した足を荷重させないところが多いですが、2週間で足をついているところも実際はあるようです。このことが、術後の臨床成績にどのような影響を与えているかは分かりません。
可動域については2週間後から少しずつ行い、3か月までは正座などのような深く足を曲げることを禁止しします。
スポーツ復帰するのであれば術後6か月を目安にします。
内側半月板後根断裂術後の成績は?
Transtibial pullout repairについては、術後の成績は概ね良好で、患者さんの満足度も高い傾向にあります。
しかし、この成績は短期から中期(5年以下)のものがほとんどであり、長期観察したときの成績がどの程度なのかははっきりとしたエビデンスがありません。
現段階で唯一言えることは、術後の短期成績は良好で、患者満足度も高いということです。
内側半月板後根断裂術後の治癒率
患者満足度の高い手術であれば、当然、手術した部位は完全に、きれいに治っているのでは?と思うかもしれません。
しかし、そう都合よくいくことはありません。
およそ、6割の患者さんは断裂していた部分がつながって、完全に治癒します。しかし、残りの4割の人は一部分しか治らなかったり、全く治ってなかったりしています。
このことは、これから話す術後の変形の話に繋がっていきます。
内側半月板後根断裂術後に変形は進むのか?
通常、変形の進行具合はレントゲンで判断します。
変形性膝関節症がどの程度なのかを分類したのがK-L gradeというものです。
Gradeが進むほど変形が進行します。骨棘や関節裂隙の広さで判断した主観的な評価方法です。

内側半月板後根断裂を手術せずに放置すると、見る見るうちに変形が進んでいきます。
手術した場合はどうでしょう。
K-L gradeは4年間で1段階進みます。関節裂隙も4.5年で0.64mm狭くなります。
つまり、現時点で、関節鏡手術だけでは変形を防ぐことはできないと言えます。
各研究者は手術方法を変更したり、リハビリを変更したりと様々な方法で変形の進行を防ごうと切磋琢磨しています。
内側半月板後根断裂術後の人工関節置換率は?
関節鏡手術を行って、患者満足度は高いものの、4年間で変形が進行することが分かりました。
中には、ものすごく変形が進行して、手術した意味がなかったのではないか?と思える患者さんがいても不思議ではありません。
変形の進行が進み、Grade 4の変形性膝関節症になってしまった患者さんは場合によっては人工関節置換術を行うことがあります。
この論文では76カ月(約6年)の間に不幸にも5%の患者さんが人工関節置換術を受けたと報告しています。
まとめ
内側半月板後根断裂は中年女性に多く、関節内の環境を大きく変化させる怖いものだとわかったと思います。
この怖い内側半月板後根断裂も、関節鏡で手術を行うことで膝の機能に大きなメリットをもたらしてくれます。
そのため、術後2年程度は患者満足度は非常に高く維持されます。しかし、手術のさらなる改善とリハビリの改善が求められる理由があります。
術後中~長期に入ると、手術をしたからと言って完全に治るのは全体の6割程度であり、変形を防ぐという最終目標を達成しているとはいい難い状況です。
変形の進行を予防するための様々な意見が散見されるようになってきているため、今後は、これらの意見のエビデンスを積み上げていく必要があります。
いずれにしても、まだまだ、研究を進めるべき分野であることは確かです。