2019年度の半月板治療に関する総まとめが発表されました。発表はヨーロッパの論文(Knee Surgery, Sports Traumatology, Arthroscopy:KSSTA)で膝を専門としている外科医にとってはなじみのあるジャーナルです。
この論文は結構なボリュームがあるため27個の質問に対する回答を提示することを目的としました。
臨床に直結する事柄が多く、再確認のためにも大いに意義のある論文だと思います。
個人的意見としては、このジャーナル(学会)はヨーロッパの学会であるため、この考えが全世界に通用するものではなく場合によっては参考程度にとどめておくことも必要と考えます。
全文を読みたい人は下を参照ください。
Meniscus-consensus-in-ESSKA-2019- はじめに(グレード分類の決定)
- 外傷性半月板断裂の定義は?
(グレードD: 専門家の意見) - 安定性外傷性半月板断裂と不安定性外傷性半月板断裂の定義は?
(グレードD: 専門家の意見) - 安定した膝と不安定な膝の定義とは?
(グレードD: 専門家の意見) - 半月板断裂の位置を表す分類として、どの分類を使用すべきか。
(グレードC: 科学的支持が低い) - 安定した膝の外傷性半月板断裂の発生率は?
(グレードC: 科学的支持が低い) - 不安定膝における外傷性半月板断裂の発生率は?
(グレードC: 科学的支持が低い) - 外傷性半月板断裂の痛みの原因は?
(グレードC: 科学的支持が低い) - 臨床診断検査は膝の半月板断裂を評価するのに正確か?
(グレードA: 科学的支持が高い) - 外傷性半月板断裂が疑われる場合にMRIは必要か?
(グレードD: 専門家の意見) - 外傷性半月板断裂の修復成功率に影響を与える要因
(グレードC: 科学的支持が低い) - 外傷性半月板断裂がそのまま放置された場合の運命は?
(グレードD: 専門家の意見) - 安定膝に対する外傷性半月板縦断裂に対する違う治療法の適応は?
(グレードC: 科学的支持が低い) - 安定した膝における外傷性半月板横断裂(後根断裂を除く)の治療法の適応はどうか。
(グレードD: 専門家の意見) - 外側半月板後根断裂は修復すべきか?
(グレードC: 科学的支持が低い) - 内側半月板後根断裂は修復すべきか?
(グレードC: 科学的支持が低い) - 安定した半月板断裂と不安定な半月板断裂の修復を成功させる最適なタイミングとは?
(グレードC: 科学的支持が低い) - 整復不能なバケツ柄断裂のロッキングとACL断裂を併発した場合、外来や救急外来で治療するのに最適な方法はどれか。
(グレードC: 科学的支持が低い) - メニスカス部分置換術の適応は?
(グレードC: 科学的支持が低い) - 生物学的手法は半月板の治癒を高めるのに有用か?
(グレードC: 科学的支持が低い) - 考察
はじめに(グレード分類の決定)
外科医と科学者の3つのグループが、外傷性半月板断裂の管理のための推奨事項を定義するための、いわゆる正式なコンセンサスプロセスを練り上げています。
専門家グループには、8人のヨーロッパの外科医と科学者からなるステアリンググループ、
19人のヨーロッパの外科医からなるレーティンググループ、およびピアレビューグループが含まれていた。
ステアリンググループは、科学的文献に基づいて27の質問と回答を用意した。
回答の質は、
A(科学的支持が高い)、B(科学的支持が中等度)、C(科学的支持が低い)、またはD(専門家の意見)の評価を受けた。
・Grade A: 科学的支持が高い
・Grade B: 科学的支持が中等度
・Grade C: 科学的支持が低い
・Grade D: 専門家の意見
外傷性半月板断裂の定義は?
(グレードD: 専門家の意見)
外傷性半月板断裂とは、明らかな膝の損傷における突然の膝痛の発症を伴う半月板断裂のことである。
縦断裂(バケットハンドル断裂を含む)や横断裂などのVertical tearsが主にこのグループに含まれます。フラップ断裂や外側半月板後根断裂も含まれます。
Ramp lesionも外傷性断裂ですが、その定義についてはいくつかの議論があります。一般的にRamp lesionは、半月板後角と脛骨の間の靭帯接続部で起こると考えられています。多くの場合、実際の半月板組織には影響を与えないため、このコンセンサスでは真の半月板断裂としてはカウントされていません。
一般的に、水平断裂は(若年者でも)むしろ変性を伴うため、外傷性半月板断裂ではないと定義している。
安定性外傷性半月板断裂と不安定性外傷性半月板断裂の定義は?
(グレードD: 専門家の意見)
不安定半月板断裂では、断裂した半月板が大腿骨の内側に向かって脱臼することがあり、その結果、ロッキングと突然の痛みを誘発します。不安定な半月板は、脛骨とMCLの間、またはnotchに挟み込まれたり、少なくとも約5mm以上の可動性を有します。典型的な例は縦断裂であり、一時的にバケツ柄断裂に発展する可能性がある。別の例としては、大腿骨と脛骨の間にはまり込むフラップ断裂があるかもしれません。さらに、横断裂は一般的に不安定と定義されます。


安定した断裂とは、プローブで変位しない部分的または非常に短い半月板断裂として定義されます。

安定した膝と不安定な膝の定義とは?
(グレードD: 専門家の意見)
機能不安定は症状です。
今回の研究では、安定した膝とは靭帯が無傷であると定義しました。この定義には、例えばACL再建後の膝も含まれますが、ほとんどの研究において、何をもって再建の成功かということについては十分に考慮されていません。
半月板断裂の位置を表す分類として、どの分類を使用すべきか。
(グレードC: 科学的支持が低い)
半月板は円周帯と放射帯(circumferential and radial zone)に分類されます。
放射帯は、red–red, red–white, and white–white zonesの各帯の血管分布(vascularity)に応じて分類されてきましたが、血管分布は生涯を通じて変化し、手術中には直接評価できないことが多いため、この分類は避けるべきである。
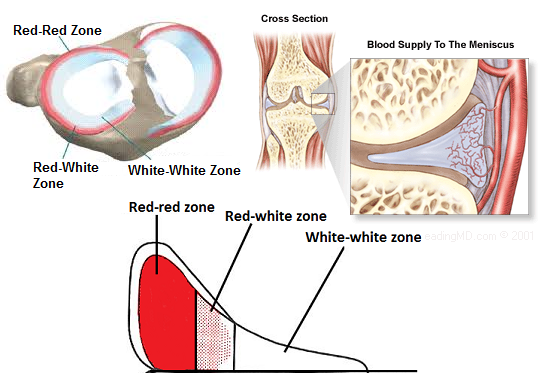
さらに、半月板の幅をゾーン0~3に分けることにより、客観的で測定可能なアプローチを提供することが出来る。
安定した膝の外傷性半月板断裂の発生率は?
(グレードC: 科学的支持が低い)
一般集団において、膝負傷時の約6%に半月板断裂が存在すると報告されています。これらの症例の75%は内側半月板断裂でした。
住民1000人当たりの年間急性半月板損傷数は0.5~0.7です。
男性(0.7/1000人/年)は女性(0.3/1000人/年)よりも発症頻度が高い ようです。
急性膝関節外傷および関節血症を有するアスリートの約15%が単独半月板断裂を起こしており、内側(76%)の方が外側(24%)の半月板断裂の割合が高い結果となっています。
外傷性半月板断裂に属すると考えられているvertical meniscus tearsの半月板横断裂は、安定膝における発生率の具体的なデータは得られていません。
膝関節鏡検査を受けた患者における半月板横断裂の発生率は、5~15%の範囲であると報告されているいますが、安定性と不安定性、あるいは外傷性と変性を区別していない論文ばかりのようです。
・男性(0.7/1000人/年)
・女性(0.3/1000人/年)
・一般集団:膝負傷時の約6%に半月板断裂が存在し、75%は内側半月板断裂
・アスリート:約15%が半月板の単独損傷を起こしており、内側(76%)の方が外側(24%)より多い
不安定膝における外傷性半月板断裂の発生率は?
(グレードC: 科学的支持が低い)
急性前十字靭帯 (ACL)+内側側副靭帯 (MCL)断裂
ACLとMCLの急性断裂を合併した膝では、外側半月板断裂の発生率は内側半月板断裂よりも高いが、グレードIIIのMCL病変はグレードIIのMCL病変と比較して半月板に対しては保護的に働いているようでした。
グレードIIIのMCL病変では32%、グレードIIのMCL断裂では71%という数字が出ています。
これには驚きですね。
てっきり反対かと思っていましたが、MCLが断裂することで半月板にかかる力が分散されたと考えました。
・MCL grade IIIにおける半月板断裂:32%
・MCL grade IIにおける半月板断裂:71%
急性ACL断裂
急性のACL断裂症例では、外側半月板断裂の方が内側半月板断裂よりも発生率が高い(ランプ断裂を除く)です。
正確な数値は大きく異なる(16~82%)。
約3分の1~4分の1の患者に半月板断裂は認めない
慢性ACL断裂
慢性のACL断裂症例では、最大96%の患者で半月板断裂が報告されています。
外側半月板断裂の発生率は内側半月板断裂よりも低く、外側半月板断裂の発生率は、ACL断裂後の経過時間や年齢によって大きく影響されることはないようです。
対照的に、内側半月板断裂の割合は、時間の経過と年齢の上昇とともに増加します。
外傷性半月板断裂の痛みの原因は?
(グレードC: 科学的支持が低い)
外傷性半月板断裂自体が膝の痛みを引き起こします。外傷性半月板断裂は、
半月板と滑膜の侵害受容器に直接的な影響を及ぼし、関節内サイトカインの
濃度上昇 を介して疼痛を誘発します。
臨床診断検査は膝の半月板断裂を評価するのに正確か?
(グレードA: 科学的支持が高い)
外傷性半月板断裂の診断には、病歴に加えて臨床検査が必要です。McMurrayテストは最高の感度と特異度を示します。それにもかかわらず、精度にはまだ限界があります。
そこで、感度と特異度を向上させるために、以下の5つの基準を含む特別なスコアが導入されています。
(1)ロッキングやキャッチングの既往歴
(2)過伸展時の痛み
(3)過屈曲時の痛み
(4)Joint lineを触診したときの痛み
(5)McMurrayテストが陽性であること
です。これらの基準をすべて満たす場合の予測値は92%であり、4つの陽性基準では82%、3つの陽性基準では77%である。
外傷性半月板断裂が疑われる場合にMRIは必要か?
(グレードD: 専門家の意見)
この問題についてのコンセンサスは存在しません。臨床経験に加えて、MRIの体系的な使用は、ヨーロッパの異なる国々での利用可能性や法的問題にも依存しています。
一般的に、MRIは半月板断裂やその他の病理学的疾患を識別するために高い精度で有用な術前ツールです。しかし、関節鏡検査が必要な場合には、MRIの有用性が疑問視されることもあるようです。
MRIを撮像することで手術計画や患者への情報提供に有益に働きます。
整形外科専門医がMRIの適応を選択すべきであるという点では、コンセンサスグループは一致している。
したがって、主に2つの理由から、手術前のMRIは可能な限り利用したほうがいいということになります。それは、手術の選択に影響する半月板断裂のタイプを特定するのに役立つだろうし、関連する病態を診断するのにも役立つからです。
最も一般的な関連する病態はACL損傷であり、バケツ柄断裂の患者などでは診断が難しいことがあります。
興味深いことに、3テスラMRIは、1.5テスラMRIと比較して、メニスカス断裂の診断における感度および特異度を有意に改善しないようです。
外傷性半月板断裂の修復成功率に影響を与える要因
(グレードC: 科学的支持が低い)
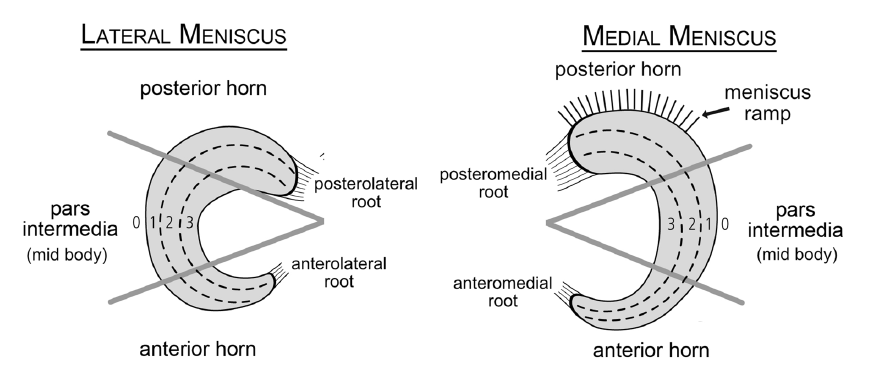
外傷性半月板断裂(ゾーン0~3)の位置は修復の成功に役割を果たすか?
外傷性半月板断裂の位置が修復後の再断裂率に影響を与えます。
Cooper zone 1および2の断裂を修復することで、良好な臨床中期成績をもたらす(64~91%)。中でもゾーン1に位置する断裂は、ゾーン2に位置する断裂(59~79%)よりも統計的に有意に治癒率が高い(87~91%)ようです。
さらに、いくつかの研究では、選択された患者におけるゾーン3の断裂に対する良好な臨床結果(75~87%)が報告されています。

一方で、断裂部位と臨床結果との間には相関関係がないことも報告されています 。
したがって、このゾーンで分ける断裂の種類は半月板修復術の絶対的な禁忌であると考えるべきではないと結論づけられています。
外傷性半月板断裂の位置(前角または後角)は修復の成功に役割を果たすか?
前方から後方まで、外傷性半月板断裂の位置は手術成績に影響しないようです。
しかし、これに関する文献が非常に少ないというのが現状です。
修復された外傷性半月板断裂における縦断裂の長さは、修復の成功に関与するか?
半月板縦断裂の長さが修復の成功に影響を与えるかどうかについては議論の余地があるようです。
したがって、半月板断裂の長さで、修復するべきか、または部分切除でいいかという結論は出ていません。可能であれば修復するのがいいでしょう。いずれにしても切除は長期的に見て良い結果になりません。
患者の年齢は半月板修復の成功に影響しますか?
患者の年齢は外傷性半月板断裂修復における再断裂率には影響しないようです(9歳から58歳までの年齢において)。
しかし、高齢の患者における半月板組織の変性は考慮すべきである
患者のBMIや体重は半月板修復の成功に影響するか?
高いBMIは半月板変性の可能性を高めるが、高BMI(35まで)の患者は半月板修復における再断裂のリスクが高いわけではないようです。
BMIが高いことは再手術のリスクであるように思われてきましたが、今回のコンセンサスではBMIは修復の禁忌にはならないようです。
患者の活動レベルは半月板修復の成功に影響するか?
半月板修復後の患者の活動性とその結果との間の相関関係については、 文献上、相反する結果が報告されています。したがって、患者が受傷前の活動レベルに戻った場合に半月板修復に影響を与えるかどうかの説得力のあるコメントはありません。
下肢のアライメントは外傷性半月板断裂の修復の成功に影響するか?
変性半月板病変の場合とは対照的に、関節のアライメントと外傷性半月板断裂に対する治療との間には明確な関係は示されていない。
外傷性半月板断裂の場合、まっすぐな膝と比較して外傷性半月板断裂の治療法を変更すべきかどうかという問題については、特に研究は行われていない。
外傷性半月板断裂がそのまま放置された場合の運命は?
(グレードD: 専門家の意見)
我々の知る限りでは、半月板断裂単独においてどれだけの自己治癒力があるのかは分かっていない。
ACL再建時に残存した半月板断裂は再手術率が低い(0~30%)。外側半月板断裂は、内側半月板断裂よりも半月板部分切除術による予後が良いようです(それぞれ79-100% vs 63-100%)。
注目すべきことに、ほとんどの研究では、治療せずにそのまま放置された安定半月板断裂について検討されています。
さらに、半月板単独損傷とACL損傷+半月板損傷が将来OAを発症するオッズ比はそれぞれ6.3と6.4でした。
いくつかの研究では、半月板断裂を修復または部分的に切除せず、代わりにラスピングやニードリングなどの「生物学的」治療を行っていることも考慮しなければなりません。
断裂の長さと放置された断裂の再断裂率との相関関係については、多様な結果が確認されています。断裂長が10mmを超えると再手術率が統計的に有意に高くなることが報告されています。しかし、断裂の長さは再手術率に影響しなかったり、そもそも断裂の長さの基準があいまいであったりしたようです。
したがって、一般的には、外側半月板の小さな断裂(10mm以下)は放置しておくことができ、修復や半月板部分切除術を必要としません。内側半月板の断裂は10mm以下でも修復すべきです。
安定膝に対する外傷性半月板縦断裂に対する違う治療法の適応は?
(グレードC: 科学的支持が低い)
半月板部分切除術後の臨床的および放射線学的な長期転帰は半月板修復よりも悪いため 、 保存治療(切除するなら何もするな)が第一選択である。
一般的に、外傷性半月板断裂は修復術、何もしない、半月板部分切除術のいずれかで治療される。修復術と保存療法は最も好ましい治療法であるが、ACL再建時の外側半月板の安定した断裂には後者(何もしない)が推奨されます。したがって、内側半月板断裂、バケツ柄断裂や二重縦断裂などの不安定な断裂、孤立性半月板断裂に対しては、修復が推奨されます。
これまでのところ、修復とそのままにしておくという選択は直接比較されていませんが、ACL再建時の外側半月板断裂の治癒率は、3つの半月板ゾーン(ゾーン3~1)すべてで同程度であるようです。
外傷性半月板断裂の半月板部分切除術は、他の2つの治療法が適用できない場合、例えば、複雑な断裂、高度な変性を伴う断裂、フラップ断裂、整復不能なバケツ柄断裂などの場合にのみ適用すべきである。
安定した膝における外傷性半月板横断裂(後根断裂を除く)の治療法の適応はどうか。
(グレードD: 専門家の意見)
(a) 半月板機能のほぼ完全な機能不全を示すため、完全な横断裂は膝に有害な影響を及ぼす。一般的に、外傷性横断裂の治療は、修復術、放置または半月板部分切除術である。
ゾーン1と2の横断裂は、ACL再建時およびそれ以外の全てにおいてフープの完全性を回復させるために修復すべきである。断裂が技術的に修復不可能な場合、または修復に失敗したものの再断裂が生じた場合にのみ、半月板部分切除術を考慮すべきである。
半月板部分切除術は、修復された断裂よりも長期的な転帰が悪いため、ゾーン1および2の断裂に対する第一選択の治療法とすべきではありません。
(b) ACL再建時に見つかった安定した断裂においては、3つのゾーン(1-3)すべてで 治療しないことが記載されている。しかし、良好な臨床結果にもかかわらず、関節鏡手術を繰り返した場合の治癒率は非常に低く、これらの研究は中期の追跡調査に限定されているため、この治療しないという選択肢は推奨されない。
(c) 対照的に、ゾーン3の横断裂は、Outer leasionの縁を温存する半月板部分切除術で治療することができる。また、ゾーン1と2の断裂部分を修復し、ゾーン3の部分切除を行うことを好む外科医もいる。しかし、3つのゾーンすべてにおいて修復の程度を比較した研究はありませんでした。
外側半月板後根断裂は修復すべきか?
(グレードC: 科学的支持が低い)
外側半月板後根断裂(LMPRT)は主にACL断裂で頻発する外傷である。これらの後根断裂は、特にmeniscofemoral ligamentが存在しない場合、または損傷している場合には修復されるべきである。
ACL再建と同時に行うPLMRTの修復は、未治療と比較して、半月板逸脱(矢状面での)とOAのリスクを減少させる。しかし、LMPRTの治療を受けた患者と受けていない患者の間では、Lysholmスコアおよび客観的IKDCグレードに差は認められませんでした。
内側半月板後根断裂は修復すべきか?
(グレードC: 科学的支持が低い)
内側半月板後根断裂は外傷性の場合もあるが、一般的には変性変化によるところが大きい。
保存的治療や半月板部分切除術よりも良好な臨床結果が得られるため、一般的に修復術が推奨されている。
OAの程度は治療成績を決定する上で重要な役割を果たします:OAの程度が高いほど好ましい結果は得られません。
安定した半月板断裂と不安定な半月板断裂の修復を成功させる最適なタイミングとは?
(グレードC: 科学的支持が低い)
可能な限り早期に修復した場合は、再断裂率を低下させ、より良い臨床転帰をもたらします。
一般的に、修復された急性半月板断裂は慢性半月板断裂と比較して優れた結果を得ることができます。
しかし、慢性の半月板断を修復することでも良好な結果を得ることができるので、部分的に切除するのではなく、適応があれば修復すべきであるというのが一致した見解です。
整復不能なバケツ柄断裂のロッキングとACL断裂を併発した場合、外来や救急外来で治療するのに最適な方法はどれか。
(グレードC: 科学的支持が低い)
慢性ACL断裂の場合
数週間以上前に発生したACL損傷と急性のバケツ柄断裂を有する非炎症性膝では、好ましい治療法は半月板の迅速な修復とACLの同時再建です。半月板断裂を行った後にACL再建を行うような2期的な手術は推奨されていません。
急性ACL断裂の場合
同様に、ACL断裂と整復不能なバケツ柄断裂を有する場合、半月板の迅速な修復と同時にACLの再建が推奨される。
ある研究では、受傷後約60時間以内にACL再建と半月板修復を同時に行うことを推奨している。
遷延手術と比較して、最初の60時間以内にACL再建を受けた場合、関節線維症率の増加は報告されていない。
亜急性ACL断裂(炎症を起こした膝)の場合
数日前(炎症の治まっていない膝)に発生したACL断裂と、整復不能なバケツ柄断裂(痛みを伴い、関節液が貯留し、まだ膝が腫れている場合)を有する亜急性期症例の治療手順については結論が出ていません。
第一の治療法は、半月板バケツ柄断裂の修復とACLの再建(一期手術)であり、関節線維症のリスクはあるが、修復された半月板は保護される。
あるいは、最初に半月板断裂を修復し、その後にACLの再建を行う2段階のアプローチを選択することもできる。ACL再建は、ROMが完全に達成され、膝の炎症がなくなった後に行うことができます。この方法は、2回の手術の間に半月板が治癒するのを期待し、ACL再建の準備をおこなう。2回目の手術中に半月板の治癒を評価するための時間が必要になります。半月板(再)断裂のリスクは、受傷から手術までの間隔が1ヵ月ごとに1%ずつ増加するため、ACL再建をあまり長く遅らせるべきではない。
修復された半月板はACL欠損膝ではうまく機能せず、新たな半月板断裂が発生する可能性があるため、患者は修復半月板を保護するために2回目のACL再建手術までの間に装具を装着したほうが良いでしょう。
炎症を起こした膝の亜急性期患者では、1ステージと2ステージのアプローチは文献では比較されていない。これらのアプローチは慢性患者でのみ比較され、議論をよんでいる。
したがって、半月板の迅速な修復が推奨されるが、ACLを同時に再建すべきか、炎症が治まって完全な可動域(ROM)が達成された後に再建すべきかについての推奨される治療法は提案されていません。
メニスカス部分置換術の適応は?
(グレードC: 科学的支持が低い)
(a) 内側半月板部分切除を行い半月板部分置換術(PMR)の植え込み術は、半月板部分切除術と比較してPMRの有益性が示されていないことから、結論が出ていません。したがって、半月板部分切除術後にPMRを埋め込むことは、一般的には推奨されない。半月板部分置換術は、半月板手術に失敗した患者や半月板に関連した愁訴を持つ患者に対して検討されることがある(グレードA)。
(b)外側PMRと内側PMRの結果それぞれについては上の結果と同等です。
(c) ある研究によると、ACL再建と組み合わせたPMR(コラーゲンメニスカスインプラント=CMI)の移植は、半月板部分切除術のみの場合と比較して、優れた転帰をもたらしています。しかし、これらの結果は、異質な患者群を含むレトロスペクティブ研究であるため、注意して解釈すべきです。
生物学的手法は半月板の治癒を高めるのに有用か?
(グレードC: 科学的支持が低い)
半月板断裂に対するラスピングや周囲の滑膜は治癒を促進しますか?
ラズピングは簡単で安価ですぐにできる手技ですが、半月板の治癒を促進するためにラスピングが適切かどうかは、研究者の間では明確に結論付けされていません。単独の半月板断裂を有する患者を評価した研究が不足しているからです。
ACL断裂を併発している患者を対象とした研究は数件存在する。これらの研究では、半月板断裂に関するラスピングの効果について報告されています。ACL再建時の半月板ラスピングは治癒にポジティブな影響を与えます。
したがって、前述の研究では重度の混乱を招いています。(半月板単独症例についてラスピングが適当かどうかはわからない)
半月板断裂に対するNEEDLINGは、半月板断裂の治癒を高めるか?
孤立性でfull thicknessの外傷性半月板断裂のニードリングに関する研究は不足しています。したがって、これまでに報告されたエビデンスはこの治療法の使用を支持するものではなく、外科医は注意してこの治療法を適用すべきです。
治癒を促進するためにニードリング手技を使用する場合には、半月板を損傷しないように使用される針について慎重に考慮しなければいけません。
MEDULLARY CAVITYを開くことは、半月板の治癒を向上させますか?
孤立性半月板修復患者における半月板治癒を増強するこの方法の能力に関する臨床研究は不足しています。したがって、声明を出すことはできない。
フィブリンのりの局所適用は半月板の治癒を促進しますか?
フィブリンのりを用いた半月板修復のみ(ACL再建を伴わない)を行った患者を評価した研究は不足しています。同じ研究グループによって発表された2件の研究のみが、修復された半月板断裂へのフィブリンのりの局所適用の効果を評価しているのです。それにもかかわらず、両研究ともACL再建を同時に行っている患者が数例含まれており、ACL再建時に使用するフィブリンのりは半月板の治癒にプラスの影響を与えます。
したがって、半月板の治癒を促進するために局所的に塗布されたフィブリンのりの使用が考慮されるかもしれないが、現在のところ推奨されていません。
フィブリンクロットの局所適用は半月板の治癒を促進しますか?
一般的に、研究が不足しているため、外傷性full thicknessの半月板断裂の治療には単離されたフィブリンクロットの使用は推奨されていません。
横断裂については、小規模な症例シリーズにおけるの有望な結果に基づいて、半月板断裂に局所的に適用されたフィブリンクロットのポジティブな効果を示す弱い証拠が存在する程度です。
PLATELET-RICH PLASMA(PRP)の局所適用はメニスカスの治癒を高めますか?
外傷性半月板断裂において修復と同時に行うのPRP追加使用は推奨されていません。
利用可能な唯一の研究では、半月板単独損傷に対する半月板修復術と比較してPRPを使用した場合の改善は示されていないということです。
考察
このコンセンサスの主なメッセージは、文献と専門家の意見が一致していることからも明らかなように、高い活動レベルへの復帰とOA予防の点で優れた転帰を求めるのであれば、外傷性半月板断裂に対する治療の第一選択は半月板の温存であるべきであるということである。
半月板は荷重分散、関節の安定化、神経筋機能、潤滑、栄養において重要な役割を果たしているため、半月板の保存が最も重要である。半月板断裂の約30%は修復可能であるが、現在半月板を修復しているのは多く見積もって10%程度である。このギャップの主な理由は、半月板切除術後の回復の早さ、手術費用の低さ、再手術のリスクであるように思われる。
患者の年齢が高いこと、BMIが高いこと、昔から存在していたであろう断裂、断裂の長さやクーパーゾーン3の断裂位置など、いくつかの要因が再断裂率の高さの原因と考えられている。今回のコンセンサスでは、これらの因子はいずれも半月板修復の禁忌ではなかった。
特に、バケツ柄断裂、クーパーゾーン1および2の横断裂、後根断裂、長さ10mm以上の縦断裂に対しては、修復を行うべきである。
この推奨事項には、技術的に妥当であれば、古い断裂も含まれています。これらの断裂はしばしば半月板の機能を完全に喪失させるからです。早期修復の方が、遅れて修復するよりも良い結果をもたらす可能性がある。このように、半月板部分切除術後、患者は急速に仕事やスポーツに復帰し、初期手術の費用は半月板修復よりも低く、再断裂率も低いが、部分的に切除された半月板を持つ患者の長期的な転帰が修復と比較してOAや高い活動レベルへの復帰の点で有意に劣ることは、半月板断裂を修復することの価値を強調している。
若い人の半月板断裂は単独で起こることは稀で、前十字靭帯(ACL)損傷と深く関連しています。理想的には、両方の病態が一度に対処されます。ACL再建を後回しにして一期的に半月板だけを修復することはACL欠損膝のような不安定な膝においては避けるべきである。さらに、ACL再建と同時に行う半月板修復は、より高い治癒率を示している。この高い治癒率の説明は、ACL骨孔作成に由来する骨髄由来の幹細胞、ACL再建後のより保守的なリハビリテーションプロトコル、または特定の成長因子と幹細胞を放出する血腫の形成を外科的に誘導したことに起因するかもしれない。
しかし、関節内血腫、可動域の低下、バケツ柄断裂を伴う急性炎症を有する患者に対して膝の損傷後数日の間に、半月板とACL断裂の手術を必要とする場合には、手術自体が困難な決定であるかもしれない。一般的には、膝に炎症がある場合は、症状が消失するまで膝の手術を遅らせることになります。しかし、半月板バケツ柄断裂の場合は、早い段階での手術が修復を促す能性が最も高く、できるだけ早期に修復を行う必要があります。このような特殊な状況下では、関節線維症のリスクを考慮した上でも、半月板修復と同時にACLの即時再建が行われることがある。別の選択肢としては、二期的手術の選択である。初めに半月板を修復し、関節水腫を含む炎症期が解消してROMが許容できるようになるまで装具で膝を安定させ、より安全なACL再建をすることも考えられる。
ここ数年で注目を集めているトピックは、半月板の治癒を改善するために、いわゆる生物学的または生物学的技術を使用することです。これらの手技は主に半月板修復と並行して使用され、PRP、幹細胞、血餅、フィブリンのりなどの局所適用が含まれる。さらに、断裂の周りの半月板組織のニードリング、半月板断裂と周囲のラスピング、滑膜移植などと同様に骨髄刺激法も生物学的技術である。興味深いことに、コンセンサスを確立する期間中、これらの技術のいずれも、ヒトで半月板の治癒を高めることは確認されていませんでした。しかし、最近の研究では、半月板の治癒に後者の技術の肯定的な効果を示した。この研究では、ACL再建を併用した半月板修復術を受けた患者と、骨髄刺激法による単独半月損傷に対する半月板修復術を受けた患者で、同様の治癒率が観察された。
外傷性半月板断裂の診断には、病歴に加えて臨床検査が必要です。McMurrayテストは最高の感度と特異度を示します。それにもかかわらず、精度にはまだ限界があります。そこで、感度と特異度を向上させるために、以下の5つの基準を含む特別なスコアが導入されています。(1)ロッキングやキャッチングの既往歴、(2)過伸展時の痛み、(3)過屈曲時の痛み、(4)Joint lineを触診したときの痛み、(5)McMurrayテストが陽性であること、です。これらの基準をすべて満たす場合の予測値は92%であり、4つの陽性基準では82%、3つの陽性基準では77%である。
半月板断裂の診断には、臨床検査に加えてMRIが重要な役割を果たしている。したがって、主に2つの理由から、手術前のMRIは可能な限り利用したほうがいい。それは、手術の選択に影響する半月板断裂のタイプを特定するのに役立つだろうし、関連する病態を診断するのにも役立つからである。最も一般的な関連する病態はACL損傷であり、バケツ柄断裂の患者などでは診断が難しいことがあります。興味深いことに、3テスラMRIは、1.5テスラMRIと比較して、メニスカス断裂の診断における感度および特異度を有意に改善しないようである。
文献の分析により、利用可能なエビデンスレベルの高い研究は限られていることが明らかになった。レーティンググループとピアレビューグループによるすべての質問と回答の検証は、この分野に特別な関心を持つ整形外科医の専門家の意見に基づいた重要なインプットを提供する。したがって、コンセンサスは外傷性メニスカス断裂の治療に関するガイドラインと考えるべきではないが、現在の科学的証拠と臨床の専門知識に基づいて、外傷性メニスカス断裂の治療について可能な限り最善の推奨を提供するものである。
このトピックに関する知識は今後の研究により発展していくものと思われるので、将来的にはより深い洞察が得られる可能性があります。